患者羅先生,半年前因腦出血昏迷,在當地醫院急診治療緊急氣管切開搶救生命,病情穩定后拔除氣管導管。近期羅先生出現間斷咳嗽、咳痰伴呼吸困難等癥狀,并且病情逐漸加重,于是在當地行胸部CT提示氣管上段可見明顯狹窄,雙肺見斑片狀高密度影,故轉入省胸科醫院治療。
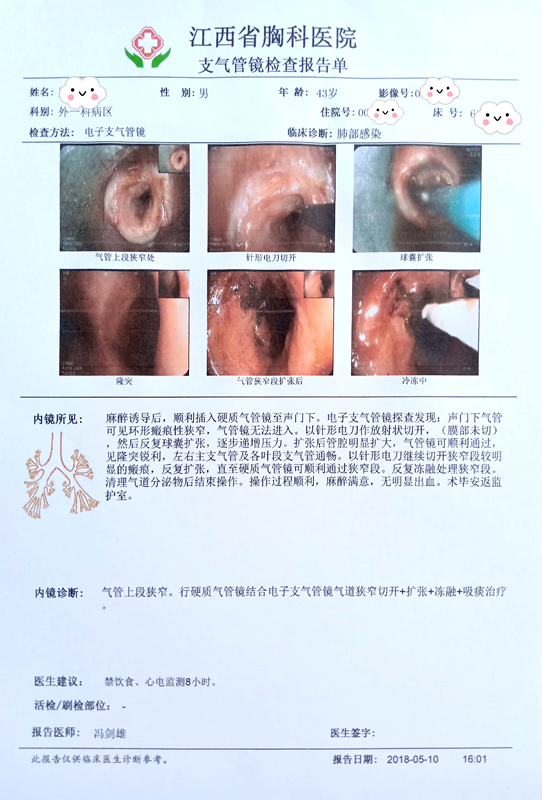
患者支氣管檢查報告單
羅先生入省胸科醫院時咳嗽、咳痰等癥狀,特別是吸氣呼氣明顯十分困難,結合患者病情,醫院呼吸內鏡團隊對其在全麻下行氣道介入治療術。
患者全身麻醉后插入硬質支氣管鏡,發現曾經做了氣管切開的地方有大量肉芽組織生長,從而導致管腔明顯狹窄。醫生吸出大量膿痰后,用針型電刀環行切除肉芽組織,再用氬氣局部噴燒,接著行球囊擴張、冷凍治療。手術結束后患者氣道明顯擴大,通氣流暢無障礙,呼吸困難癥狀減輕許多,且心率血氧飽和度均在正常范圍。
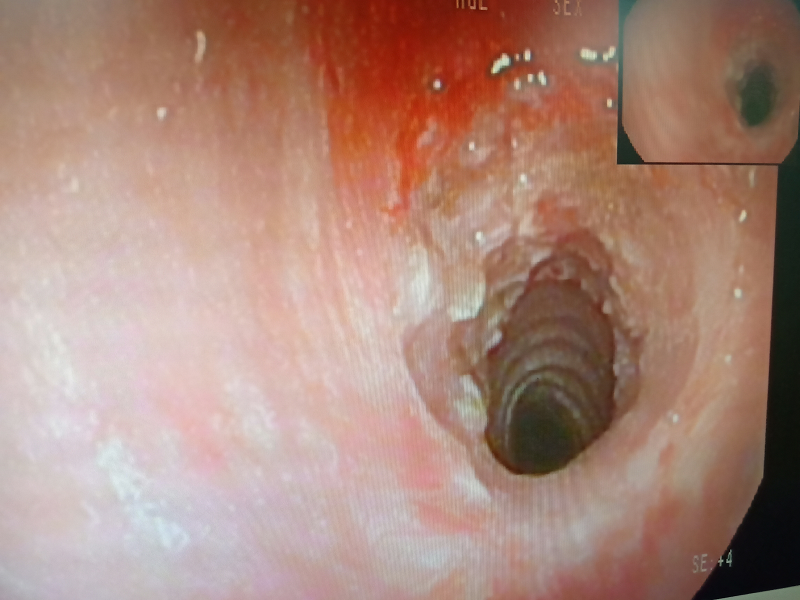
 氣管鏡下發現曾經氣管切開處狹窄
氣管鏡下發現曾經氣管切開處狹窄
1
用針型電刀切開
2
 球囊擴張治療
球囊擴張治療
3
手術后的氣道明顯擴大
4
氣管切開術作為一種搶救病人生命的急診手術,大多都是在萬分緊急的情況下進行,手術要求迅速,麻醉后快速切開氣管,使氧氣吸入,解除窒息,挽救患者生命。
但是很多這種情況下,接受氣管切開手術的患者后期往往容易出現氣管切開附近狹窄——常見的有:高位切開狹窄、氣囊部位狹窄、氣管切口狹窄與氣囊部、氣管狹窄與氣管食管漏、氣管壁軟化及肉芽組織等。這些癥狀直接影響患者的術后康復以及生活質量,并會嚴重影響患者的臨床治療效果。
進行性加重的呼吸困難、喘憋不適、反復咳嗽、咳粘稠痰等是氣管狹窄常見臨床表現,由于痰液粘稠且不易咳出,還可能出現阻塞性肺炎、肺不張等癥狀,嚴重者甚至會因大氣道重度阻塞導致窒息危及生命。
氣道狹窄或閉塞的臨床表現嚴重、預后差、治療難度大。支氣管鏡介入技術通過支氣管鏡針型電刀環切、球囊擴張、冷凍治療/等離子體治療或氬氣刀等治療,不用外科手術,就可以使氣管狹窄的患者呼吸困難的癥狀得到明顯改善,提高了患者的生活質量,防止嚴重危及患者生命(如窒息)等情況的發生,也為此類氣管切開導致的氣道狹窄肺科疑難疾病的臨床診治提供了新方法和新思路。